Проблема лечения контрактуры Дюпюитрена не теряет своей актуальности, хотя со времени описания этого заболевания прошло уже более 170 лет. Не прекращаются исследования по выяснению его этиологии и патогенеза и поиск рациональных способов лечения. В медицинской литературе Европы, Америки, Азии ежегодно публикуется в среднем до 50 работ, касающихся болезни Дюпюитрена. Данной болезнью поражаются в основе люди европеоидной расы (до 19,2% населения) и казуистически редко встречается данное заболевание у представителей монголоидной и негроидной расы. Болезнь или контрактура Дюпюитрена (1832), вызванная ретракцией ладонного апоневроза, известная хирургам давно, наблюдается часто, преимущественно у мужчин в возрасте 40-60 лет.
В различных вариантах продолжают разрабатываться: травматическая, неврогенная, эндокринная, наследственная и другие теории происхождения контрактуры Дюпюитрена. Е. В. Усольцева и коллектив научных сотрудников ленинградской школы пришли к общему мнению, что контрактура Дюпюитрена – не изолированное поражение ладонного апоневроза, а заболевание системы соединительной ткани.
Ладонный апоневроз или ладонная фасция – это плотная треугольная пластинка, основанием обращённая к головкам второй, третьей, четвёртой и пятой пястных костей, а верхушкой переходящая в узкое сухожилие длинной ладонной мышцы. Строение ладонного апоневроза отличается значительной вариабельностью. В основном различаются две крайние формы изменчивости: встречающаяся чаще (82%) тяжистая форма, характеризуется наличием выраженныхпредсухожильных лент и более редкая (18%) пластинчатая форма с отсутствием их. При ней отсутствуют окна в дистальной части апоневроза, а, следовательно, нет прямого продолжения подкожной клетчатки ладони в жировой слой подапоневротических ладонных пространств. В основе болезни Дюпюитрена лежат диспластические изменения ладонного апоневроза с пролиферацией фибробластов, образованием коллагеновых волокон, обретающих характер плотного, сухожильного тяжа вместо эластичного листка апоневроза.
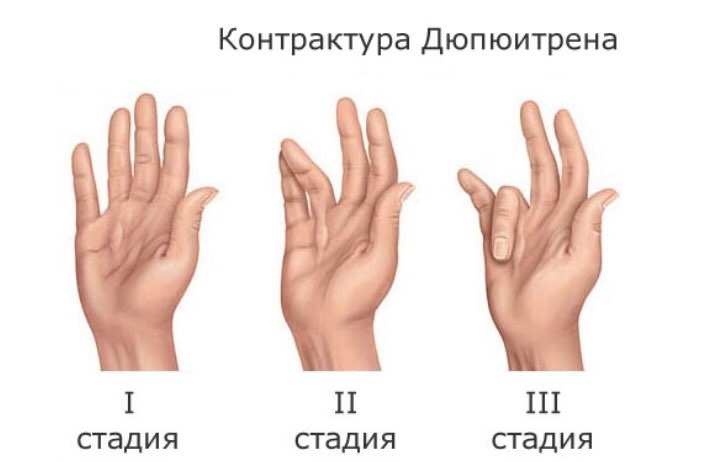
С клинической точки зрения наиболее важным является деление контрактуры Дюпюитрена по степени развития.
Первая степень характеризуется наличием подкожного уплотнения на ладони, которое практически не ограничивает разгибания пальцев и не мешает больному в повседневной жизни.
Вторая степень характеризуется наличием ограничения пассивного разгибания пальцев до 30 градусов. При радикальной апоневрэктомии разгибание пальцев удаётся восстановить в полном объёме.
Третья степень – дефицит разгибания пальцев составляет от 30 до 90 градусов.
Четвёртая степень характеризуется вовлечением в патологический процесс сухожильного аппарата и суставных структур, а дефицит разгибания пальцев превышает 90 градусов.
Наиболее действенным способом лечения контрактуры Дюпюитрена на сегодняшний день считается иссечение ладонного апоневроза – основного субстрата болезни.

В условиях центра амбулаторной хирургии на базе ПО «Городская поликлиника № 2» города Рязани произведено мною двадцать две операции методом «открытая кисть» и «открытый палец».Накопленные данные по оперативному лечению деформирующего склероза ладонной фасции первой, второй, третьей, четвёртой степени показывают, что оптимальным, оперативным доступом для резекции патологически изменённой ладонной фасции кисти является доступ по кожным складкам. Данный доступвозродил С. Мс. Саsh (1964), назвав его «открытой ладонью». Так же данный доступ по кожным складкам эффективен для удаления патологически изменённого апоневроза на пальцах кисти. Оперативное пособие проводится при наложении артериального жгута, под местной анестезией 2% новокаином. На кисть мужчины при введении анестетика инсулиновым шприцом для полного обезболивания требуется 8–12 мл раствора при контрактуре 2-3 степени, смешанная форма, с захватом в патологический процесс двух пальцев, включая проксимальный межфаланговый сустав. Разрезы проводятся лезвием скальпеля по кожным складкам, далее, тупым способом при помощи ножниц для хирургии кисти, раздвигаются мягкие ткани, выделяется на ладонной поверхности кисти участок апоневроза, наиболее снижающий разгибательную функцию кисти. Под патологически изменённый апоневроз кисти подводится желобоватый зонд, апоневроз берётся на зажимы «москит» и пересекается скальпелем между зажимами. Кисть расправляется, что даёт возможность дальнейшей работы в более свободных для оперативной деятельности условиях. Далее поочерёдно тупым и острым путём при помощи ножниц выделяется патологически изменённый апоневроз. Затем делается контрразрез, через который проводится зажим, как правило, «москит», подводится к выделенной части патологически изменённого апоневроза, захватывается проведённым через контрапертуру зажимом. Далее патологически изменённый апоневроз выделяется тупым и острым путём и удаляется через контрдоступ. Таким образом, удаляется другая часть патологически изменённого апоневроза кисти. Проводится ревизия поля оперативного вмешательства, удаляются оставшиеся фрагменты патологически изменённого апоневроза, могущие послужить субстратом для рецидива заболевания. Далее оперативная деятельность переходит на палец с нарушенной функцией. Разрезом по кожной складке в проекции пястно-фалангового сустава создаём оперативный доступ. Далее тупым методом при помощи ножниц раздвигаем ткани, выделяем патологически изменённый апоневроз, подводим, желобоватый зонд, берём на зажимы, перерезаем лезвием скальпеля апоневроз, повторяем оперативное вмешательство, выделяя изменённый апоневроз. В последующем, нередко полностью, получается, удалить тем же способом патологически изменённые ткани на пальце, через контрапертуру, производимую по кожной складке межфалангового сустава. Такое же оперативное вмешательство при необходимости проводится и на других пальцах кисти. Далее проводится туалет послеоперационных ран. По окончании операции артериальный жгут с верхней конечности снимается. На послеоперационные раны накладываются большие стерильные салфетки. На область послеоперационных ран происходит умеренное давящее воздействие на три четыре минуты, с целью проведения гемостаза. Затем накладываются стерильные салфетки с 70 % спиртом. Асептическая повязка. На тыл кисти накладывается гипсовая лангета в положении сгибания в пястно-фаланговых суставах под углом 45-50 градусов, что создаёт оптимальные условия для заживления послеоперационных ран вторичным натяжением.Складывается впечатление, что выделять патологически изменённый апоневроз следует преимущественно тупым способом, что способствует лучшему гемостазу, и меньшему отёку в области оперативного лечения в послеоперационном периоде. Со второго дня на послеоперационные раны накладываются повязки с раствором глицерина и фурациллина в пропорциях 1:1.Перевязки производятся ежедневно. С 12-14 дня перевязки с раствором куриазина, что немало снижает срок заживления послеоперационных ран. По заживлении послеоперационных ран, гипсовая лангета снимается и больной направляется на курс активной реабилитации. Обычно в данном послеоперационном периоде это ЛФК, безболезненные упражнения лечебной физкультуры, электрофорез с 1 % гидрокортизоновой мазью № 10-15. Банки на область надплечья, на область плечевого сустава со стороны проведённого оперативного лечения №3-5, что можно использовать и в раннем послеоперационном периоде. Далее курс по надобности продолжается в зависимости от индивидуальных особенностей течения заболевания у конкретного человека. С использованием оперативного доступа «открытая кисть» и «открытый палец» не возникает необходимости наложения швов на послеоперационные раны, что сокращает время оперативного воздействия и снижает натяжение тканей в области формирования послеоперационного рубца.
В раннем послеоперационном периоде можно назначить препараты НПВС сроком на три дня, что снижает отёк в месте оперативного воздействия. При необходимости данное противовоспалительное воздействие уменьшает отёк, что положительно влияет на заживление послеоперационных ран.Как правило, после оперативного лечения человек приступает к труду при первой степени контрактуры Дюпюитрена на 10-14 сутки, при второй, третьей, четвёртой степени данного заболевания через 21-35 дней после оперативного воздействия. Послеоперационные раны, как правило, заживают вторичным натяжением при первой степени на 10-14 дни, при второй, третьей, четвёртойстепени заживление послеоперационных ран происходит вторичным натяжением к 21-30 дню послеоперационного периода.
Таким образом, преимуществами метода «открытая ладонь и пальцы» являются:
- радикальный характер иссечения ладонного апоневроза;
- отсутствие необходимости назначения обезболивающих препаратов;
- отсутствие характерных для апоневрэктомии осложнений;
- наличие более коротких сроков реабилитации в послеоперационном периоде.
Оперативное лечение абсцессов кисти
Уважаемые коллеги, хочется так же высказать личное мнение об оперативном лечении абсцессов ладонной поверхности кисти. В данном случае оперативные доступы для вскрытия гнойников производить лучше по кожным складкам кисти. При помощи зажима «москит» продолжать доступ к данному, патологическому очагу с целью адекватного дренирования гнойника, при необходимости, с последующим дренированием абсцесса кисти при помощи соответствующего, контрапертурного разреза по кожной складке. Далее производится промывание гнойной полости поочерёдно раствором 3 % перекиси водорода, далее раствором фурациллина, с последующей постановкой марлевой турунды с гипертоническим раствором поваренной соли. До постановки турунды, мазевые средства вводятся под умеренным давлением в полость гнойника при помощи стерильного шприца без иглы. На общем фоне здорового организма человека данного лечения, с ежедневными перевязками, как правило, достаточно для выздоровления. В послеоперационном периоде курс реабилитации при данном оперативном доступе для вскрытия гнойникана ладонной поверхности кисти и пальцев по кожным складкам протекает более легко, больной приступает к работе в более короткие сроки.
Вспоминается случай из личной практики, когда женщине средних лет, работающей врачом-стоматологом, в клинике был вскрыт абсцесс ладонной поверхности правой кисти. Оперативный доступ к гнойнику был произведён разрезом два сантиметра в проекции пятой пястной кости, с переходом разреза размером 1 см. на фалангу пятого пальца. Данный, «послабляющий» оперативный доступ был произведён с учётом локального натяжения тканей при функции кисти в данной области. Послеоперационный рубец производил впечатления последствий внимательной, бережной работы хирурга. При этом женщина полтора месяца находилась на восстановительном лечении. Личные обстоятельства жизни заставляли выходить данного человека на работу, и менее чем через неделю, снова, со слезами на глазах, возвращалась женщина к прохождению курса реабилитации на больничном листе, не имея возможности выполнять свои профессиональные обязанности из-за выраженного снижения функции кисти и выраженного болевого синдрома во время работы.Видно, проявлял себя на фоне воспалительного инфильтрата выраженный глубокий послеоперационный рубец, дающий во время профессиональных нагрузок врача стоматолога выраженный болевой синдром и значимое, быстро нарастающее во время нагрузок снижение функций кисти. В данном случае курс реабилитации проводился в полной мере добросовестно, внимательно и планомерно. При оперативных доступах по кожным складкам ладонной поверхности кисти при вскрытии гнойников ладонной поверхности кисти, данных послеоперационных, плотных, плотно спаянных с окружающими тканями рубцов, со значимым болевым синдромом и значимым нарушением кисти не наблюдается. Воспаление быстрее спадает на фоне меньшей травмы окружающих тканей, наносимой во время оперативного воздействия. Послеоперационные рубцы в реабилитационном периоде находятся в положении более свободного движения относительно разрезов не по кожным складкам ладонной поверхности кисти, что проявляет себя более короткими сроками реабилитации, меньшим отёком и менее выраженным болевым синдромом в послеоперационном периоде. При данном оперативном доступе функция кисти в послеоперационном периоде страдает меньше.
Статья подготовлена Александром Евгеньевичем Ароновым, врачом-хирургом, заведующим отделением ОПСМП ПО «Городская поликлиника № 2» ГБУ РО «ОКБ им. Н. А. Семашко»
Используемая литература:
Брянцева Л.Н. «Контрактура Дюпюитрена. Л. Медгиз. 1963 г.
Усольцева Е.В. «Универсальный орган - кисть» М. Знание, 1989 г.
Сиваконь С.В. «Контрактуры Дюпюитрена – проблемы и решения» «Вестник травматологии и ортопедии им. И.Н. Приорова. 2004 г. С.92-95.
Титаренко Н.В. «Лечение контрактуры Дюпюитрена». Вестник хирургии им. И.И. Грекова. 2006 г. №2 с. 119-121.
Шапошников В.И.«Фиброфасциотомия при контрактуре Дюпюитрена» Хирургия 2000 г. №9 с. 42-43.
Барский А.В. «Диагностика и лечение гнойных заболеваний кисти и пальцев.» Куйбышев: КМИ1987 г.
Рыжих А.Н. Фишман Л.Г. «Гнойная инфекция кисти.» Медгиз. 1938 г.
Скрипниченко Д.Ф.Мазурик М.Ф. Демянюк Д.Г.«Острые, гнойные заболевания кисти.» Киев. 1981 г.