Викторова Ольга Васильевна врач- офтальмолог высшей категории
Диабетическая ретинопатия – что это такое и как ее лечить
Сахарный диабет - системное заболевание, вызванное поражением поджелудочной железы, которая перестает вырабатывать необходимое для организма количество инсулина. Опасность «сахарной болезни» в том, что на ее фоне развивается большое количество острых и хронических заболеваний. Так, например, диабет провоцирует развитие такой серьезной патологии, как диабетическая ретинопатия.
Диабетическая ретинопатия - специфическое заболевание, при котором происходит поражение сосудов сетчатки, приводящее к их повышенной проницаемости. Диабетическая ретинопатия - одна из основных причин слепоты и слабовидения среди трудоспособного населения экономически развитых стран.
Вот как выглядит статистика данного заболевания глаз в зависимости от стадии диабета:
- среди людей, болеющих сахарным диабетом на протяжении 2 лет, диабетическая ретинопатия выявляется у 15%;
- среди болеющих в течение 5 лет - у 20%;
- у пациентов, страдающих диабетом в течение 15 лет, - в 80% случаев;
- у больных со стажем 20 лет - в 96% случаев.
Длительное поражение сосудов сетчатки приводит к серьезному ослаблению зрения и даже к слепоте. Помимо ретинопатии, у людей с сахарным диабетом часто выявляются катаракта, глаукома.
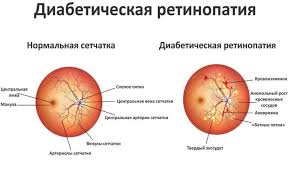
Механизм развития диабетической ретинопатии
На появление диабетической ретинопатии влияет не диабет как таковой, а гипергликемия (высокий уровень сахара в крови) и сильные скачки этого показателя.
Диабетическая ретинопатия может появиться у больных как I типом, так и II типом заболевания. Причем у пациентов с инсулинозависимым диабетом поражение сетчатки встречается в 2 раза чаще.
Сама патология глаз развивается медленно - в течение 7-10 лет, поэтому необходимо как можно раньше выявить болезнь и начать лечение.
Причины диабетической ретинопатии
Возникновение данного заболевания связано с повышенной проницаемостью и повреждением кровеносных сосудов сетчатки, закупоркой капилляров, ростом новых (аномальных) сосудов и как следствие, возникновением, рубцовой (пролиферативной) ткани. Могут пострадать один или оба глаза (в разной степени).
К основным факторам риска, влияющим на скорость развития заболевания, относятся следующие факторы:
- повышенный уровень сахара в крови;
- артериальная гипертензия;
- генетическая предрасположенность;
- длительный срок заболевания сахарным диабетом;
- хроническая почечная недостаточность;
- лишний вес у больного;
- метаболический синдром;
- курение и др.
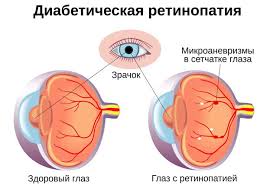
Классификация диабетической ретинопатии
Выделяют следующие стадии диабетической ретинопатии: непролиферативная, препролиферативная и пролиферативная диабетическая ретинопатия.
Непролиферативная диабетическая ретинопатия - начальное проявление патологии. Сосуды сетчатки начинают расширяться, затем уплотняться, их стенки становятся проницаемыми для жидкой части крови с растворенными белками и жирами.
Скопление жидкости приводит к отеку и уплотнению сетчатки. При диабете (особенно II типа) часто возникает отек центра сетчатки (макулы), отвечающей за четкое предметное зрение. Из-за недостаточного кровоснабжения начинается гибель клеток сетчатки. Повреждения сосудов приводят к появлению кровоизлияний.
Препролиферативная диабетическая ретинопатия - дальнейшее развитие заболевания. Поражение сетчатки глаза увеличивается, появляются целые очаги с погибшими клетками (очаги мягких экссудатов). И если на этой стадии не начать лечение, последует отслоение сетчатки, ведущее к резкому ухудшению зрения.
Пролиферативная диабетическая ретинопатия. Уменьшение кровоснабжения и разрушение сосудов сетчатки приводят к тому, что организм начинает производство новых патологических сосудов в разных частях сетчатки. У этих сосудов очень хрупкие стенки, что провоцирует появление новых кровоизлияний. На пораженной сетчатке появляются фиброзная ткань и рубцы, возникают тяжи. Это приводит к отслаиванию сетчатки и к слепоте.
Симптомы
Симптомы болезни появляются на поздних стадиях развития, как правило, когда процесс становится необратимым. Чаще всего заболевание проходит бессимптомно, но пациенты могут жаловаться на расплывчатое изображение предметов. У многих людей симптомы могут не проявиться до тех пор, пока заболевание не начнет прогрессировать в более тяжелые стадии, в таком случае это приводит к лишению зрения и слепоте. По этой причине все пациенты, с диагностированным сахарным диабетом должны проходить офтальмологический осмотр каждые полгода.
Главные симптомы диабетической ретинопатии:
- Снижение зрения (чаще этот симптом свидетельствует о тяжелых стадиях ретинопатии);
- Мерцающие «звездочки» в глазах;
- Дискомфорт и боль в глазах;
- Снижение остроты зрения и присутствие "пелены" перед глазами;
- Возможно развитие полной слепоты.
Если у вас наблюдаются похожие симптомы развития данного заболевания, советуем записаться на прием к врачу-офтальмологу. Своевременная диагностика предупредит возможные негативные последствия для вашего здоровья!
Диагностика
Для определения заболевания первично необходимо обратиться на консультацию к врачу-офтальмологу. Для диагностики зрения врачом будут проведены некоторые исследования:
- Периметрия (офтальмологическое исследование, при котором определяют поле зрения);
- Визометрия
- Биомикроскопия (детальное изучение структур органов зрения с помощью щелевой лампы);
- Офтальмоскопия (метод исследования глазного дна, используя специальный оптический прибор);
- УЗИ глаза
- Тонометрия
- Оптическая когерентная томография сетчатки (исследование тканей лазерным аппаратом).
Результаты перечисленных диагностических исследований дадут врачу полную картину о состоянии зрения пациента. Лечение будет назначено исходя из сведений о стадии развития патологического процесса в глазах
Профилактика заболевания
Все пациенты, страдающие сахарным диабетом, должны не только находиться под наблюдением эндокринолога, но и своевременного проходить осмотр у врача-офтальмолога с проведением необходимых исследований, даже без наличия симптомов. В современных условиях развития медицины многие пациенты могут избежать возможных осложнений и рисков, связанных с данным заболеванием, при условии динамического наблюдения у врача-офтальмолога.
Лечение диабетической ретинопатии
Уровень глюкозы и гликированного гемоглобина в крови - одни из важнейших показателей при лечении. В основе терапии лежит строгий регулярный контроль за указанными показателями. Необходимо тщательно организовывать лечение основного заболевания пациента – сахарного диабета.
В ходе лечения диабетической ретинопатии необходим мультидисциплинарный подход, к лечению должны привлекаться не только офтальмологи, но и эндокринологи. Выбор метода лечения во многом зависит от текущей стадии развития заболевания.
:
- Медикаментозная терапия. Применяются препараты ангиопротекторы, стероидные и нестероидные противовоспалительные лекарственные препараты, антикоагулянты, лекарства для улучшения микроциркуляции (по показаниям).
- Лазерное лечение. На данный момент времени самый эффективный и надежный метод предупреждения развития диабетической ретинопатии это лазерная коагуляция сетчатки (ЛКС). ЛКС — это амбулаторная процедура. Она абсолютно безболезненная для пациентов, при выполнении процедуры используется местная анестезия, которая и исключает болезненные ощущения. Цель проведения ЛКС — коагуляция («прижигание») ишемизированных зон сетчатки, а также наиболее несостоятельных «протекающих» сосудов сетчатки и, возможно, создание временных путей оттока скопившейся внутрисетчаточной жидкости.
- Эндовитреальное введение ингибиторов неоангиогенеза («Луцентис» или «Эйлеа») а также препарата "Озурдекс". Данный вид лечения применяется при развитии макулярного отека. Данные препараты вводятся в стекловидное тело в условиях операционной под местной капельной анестезией. После введения препарата через 1 - 2 часа пациент уходит с необходимыми рекомендациями домой.
- Оперативное лечение тракционных отслоек сетчатки, возникающих при пролиферативной диабетической ретинопатии. Используются современные методики витреоретинальной хирургии с введением в полость глаза специальных веществ — силиконовое масло или газо-воздушные смеси.
Самолечение недопустимо! Только врач-офтальмолог может оценить характер и стадию заболевания и, принимая во внимание возраст, сопутствующую патологию, состояние здоровья в целом, подобрать пациенту необходимые методики лечения.