Инфаркт миокарда (ИМ) - некроз (омертвение) сердечной мышцы в результате остро возникшего и резко выраженного дисбаланса между потребностью миокарда в кислороде и его доставкой. Первое систематизированное описание клинических проявлений некроза сердечной мышцы было сделано В. П. Образцовым и Н. Д. Стражеско. В 1909 г. на 1-ом съезде Российских терапевтов они первыми в мире выделили формы инфаркта миокарда: ангинальный, гастралгический и астматический. Авторы доложили о трех случаях наблюдения умерших больных, которым при жизни был поставлен, а затем при патологоанатомическом исследовании подтвержден диагноз некроза мышцы левого желудочка сердца.
Распространенность ИМ в среднем составляет около 500 на 100 тыс. мужчин и 100 на 100 тыс. женщин. В США происходит около 1,3 млн ИМ в год. Заболеваемость увеличивается с возрастом. Инфаркт миокарда чаще встречается в индустриально развитых странах, у городского населения. Мужчины болеют значительно чаще женщин, разница нивелируется в старческом возрасте (старше 70 лет).
Инфаркт миокарда является одной из самых распространенных причин смертности и инвалидизации населения. Общая смертность при острых сердечных приступах в первый месяц достигает 50% и половина этих смертей приходится на первые 2 часа.
Основными факторами, предопределяющими летальный исход у больных ОИМ в стационарный период наблюдения, являются возраст, перенесенный инфаркт миокарда, сопутствующие заболевания (сахарный диабет), большая масса некроза, передняя локализация инфаркта миокарда, низкое исходное АД, наличие сердечной недостаточности (СН), рецидивирующее течение заболевания.
Этиология инфаркта миокарда
Наиболее частая причина инфаркта миокарда - тромботическая окклюзия атеросклеротически изменённых венечных артерий (90-95% всех случаев). В данной ситуации ИМ рассматривается в рамках одной из форм коронарной болезни сердца. В остальных случаях инфаркт миокарда является синдромом - осложнением других нозологических форм и заболеваний.
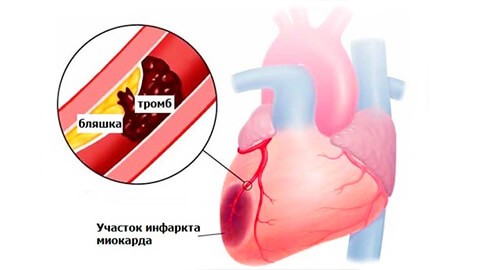
Причины развития инфаркта
Основные причины инфаркта миокарда – атеросклероз сосудов сердца, повышенная вязкость крови с формированием тромба и спазм венечных артерий. Провоцируют и усугубляют развитие этих причин следующие факторы:
гормональные нарушения и сбои – климакс, сахарный диабет;
длительный прием некоторых медикаментов – гормональных препаратов (оральные контрацептивы, кортикостероиды), жирорастворимых витаминов, гемостатиков;
гипертония;
курение – вредная привычка вызывает сужение сосудов и кислородное голодание тканей;
ожирение и нарушение липидного обмена в целом – изменение липидограммы крови в сторону повышения липопротеинов низкой плотности (ЛПНП) приводит к образованию атеросклеротических бляшек и атеросклерозу сосудов, в том числе коронарных;
малоподвижный образ жизни;
злоупотребление алкоголем провоцирует ослабление сердечной мышцы;
частые стрессы и психологическое напряжение на фоне повышенной эмоциональной восприимчивости и ИБС.
Клиническое течение инфаркта миокарда
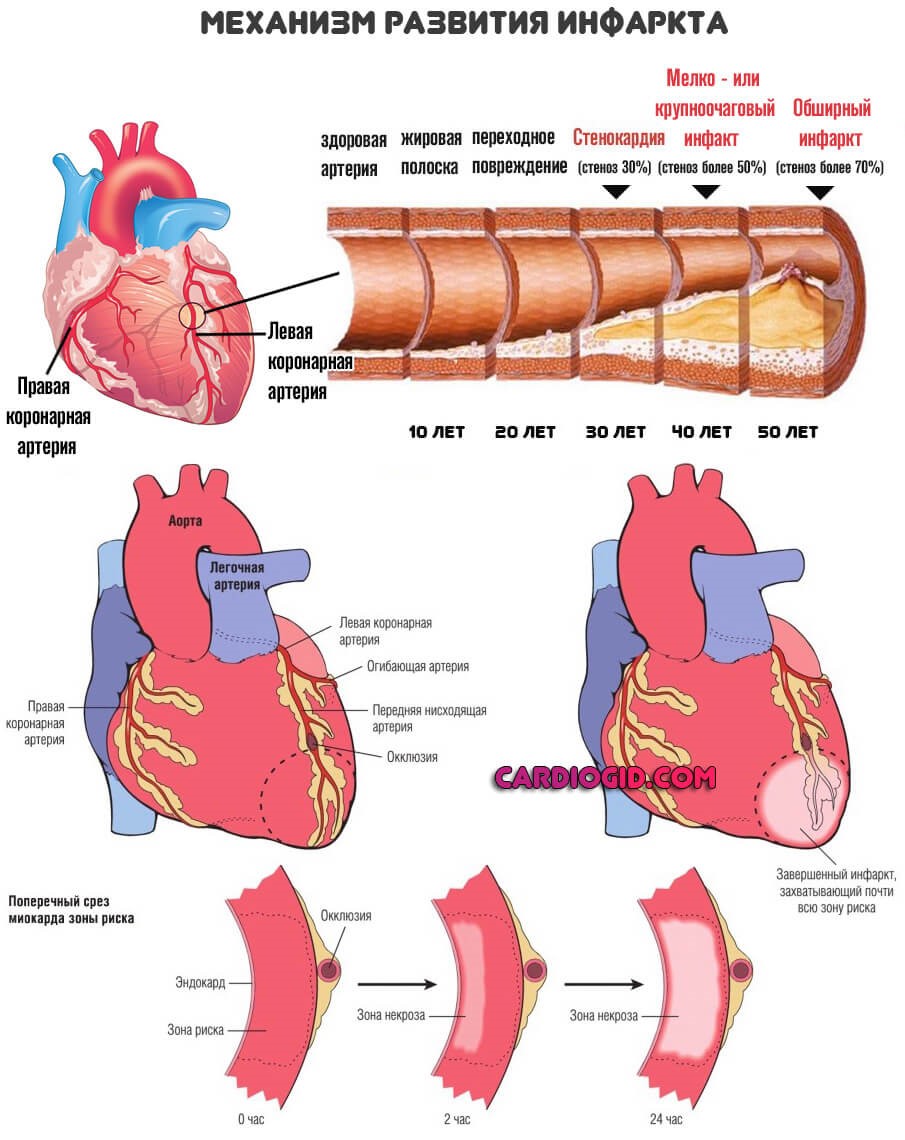
Развитию инфаркта миокарда у 70-83% госпитализированных больных предшествуют появление или прогрессирование стенокардии напряжения, присоединение болей в покое. Возникновение ангинозных приступов в предутренние и утренние часы также является прогностическим признаком, указывающим на возможное развитие некроза сердечной мышцы. Имеется определенная сезонность частоты развития ИМ - максимальный пик заболеваемости отмечается в ноябре - марте. Самое важное для пациента – умение распознать симптомы предынфарктного состояния. Это поможет своевременно среагировать и предпринять спасительные меры.
Первые признаки инфаркта миокарда:
выраженная стенокардия;
одышка;
затруднённое дыхание;
болезненность в животе;
головная боль;
неприятные ощущения в области груди – чувство сжатия, давления;
дискомфорт в верхней части тела;
ощущение тревожности и сильного беспокойства, бессонница.
Предынфарктная стадия наблюдается в 50% случаев. Длиться она может от 2-3 суток до нескольких недель. Вслед за ней начинается собственно острый инфаркт миокарда, который состоит из нескольких стадий.
Острейшая стадия – проявляется сильной резкой загрудинной болью, которая отдает в шею, руки, под лопатки. Характер боли может быть жгучим, распирающим. К общим предынфарктным симптомам добавляются повышенное потоотделение (пот липкий, холодный), приступы панической атаки, тошнота, рвота, бледность покровов и слизистых, резкие скачки давления, головокружение с потерей сознания.
Острая стадия – наиболее опасный и решающий период развития инфаркта, длится несколько суток. В этот период может произойти:
разрыв сердечной мышцы;
закупорка коронарного сосуда тромбом;
нарушение кровообращения мозга.
Повышается температура тела, резко возрастает уровень лейкоцитов.
Подострая стадия – начало затихания патологического процесса, может занимать до 1 месяца. В это время необходимо добиться снижения температуры и уровня лейкоцитов до нормальных значений, восстановить кровообращение, запустить процессы регенерации тканей и не допустить развития постинфарктного синдрома.
Постинфарктная стадия – завершающий этап развития патологии с периодом активного формирования рубцовой ткани на месте повреждения. Именно на этой стадии следует ждать возможных осложнений. Если все проходит благополучно, состояние пациента быстро приходит в норму.
Внимание! Без должного ухода и репаративной терапии у 35% пациентов в течение 3-х лет может наблюдаться повторный инфаркт.
Формы и типы поражений миокарда
В зависимости от объема повреждений различают:
мелкоочаговый инфаркт – поражает небольшой участок миокарда и редко ведет к тяжелым последствиям;
крупноочаговый инфаркт – симптомы более серьезные, поражение значительной площади сердечной мышцы требует длительного лечения, часто приводит к осложнениям и в течение 6-12 недель может рецидивировать, возможен летальный исход.
Клиническая картина ИМ разнообразна, что послужило причиной выделения клинических вариантов начала заболевания.
• Ангинальный вариант - типичная форма заболевания, которая проявляется интенсивной давящей или сжимающей болью за грудиной продолжительностью более 30 мин, не купирующийся приемом таблетированных или аэрозольных форм нитроглицерина. Достаточно часто отмечается иррадиация болей в левую половину грудной клетки, челюсть, спину, левую руку. Данный симптомокомплекс встречается у 75-90% больных. Часто болевой синдром сопровождается чувством тревоги, страхом смерти, слабостью, обильным потоотделением.
• Астматический вариант - заболевание манифестирует появлением одышки или удушья, положением ортопноэ, сердцебиением. Болевой компонент мало выражен или отсутствует. При тщательном расспросе больной может отметить, что боль была и даже предшествовала развитию одышки. Частота развития астматического варианта достигает 10% в старших возрастных группах и при повторных инфарктах миокарда.
• Гастралгический (абдоминальный) вариант - атипичная локализация боли в области мечевидного отростка или верхних квадрантах живота, которая, как правило, сочетается с диспепсическим синдромом (икота, отрыжка, тошнота, повторная рвота), динамической непроходимостью кишечника (вздутие живота, отсутствие перистальтики), редко отмечается диарея. Иррадиация болей чаще происходит в спину, лопатки. Гастралгический вариант чаще наблюдается у больных нижним ИМ и частота не превышает 5% всех случаев болезни.
• Аритмический вариант - главной жалобой больного является сердцебиение, перебои в работе сердца, «замирание» сердца. Боли отсутствуют или не привлекают внимания больного. Одновременно возможно развитие резкой слабости, синкопального состояния или других симптомов ухудшения мозгового кровотока из-за снижения АД. У части больных отмечается появление одышки вследствие падения насосной функции сердца. Частота аритмического варианта колеблется в пределах 1-5% случаев.
• Цереброваскулярный вариант - на первое место в клинической картине заболевания выходят симптомы ишемии головного мозга: головокружение, дезориентация, обморок, тошнота и рвота центрального происхождения. Появление очаговой неврологической симптоматики может полностью замаскировать клинические признаки ИМ, который удается диагностировать только с помощью ЭКГ. У части больных ухудшение кровоснабжения головного мозга может быть связано с развитием пароксизмальных тахикардий, брадиаритмий, побочными явлениями проводимой терапии (введение наркотических анальгетиков, гипотензивных препаратов, передозировка нитроглицерина). Частота развития цереброваскулярного варианта ИМ увеличивается с возрастом, не превышая 5-10% от общего числа.
• Малосимптомный вариант - случайное обнаружение перенесенного ИМ при электрокардиографическом исследовании. Однако при ретроспективном анализе 70-90% больных указывают на появление предшествующей немотивированной слабости, ухудшение настроения, появление дискомфорта в грудной клетке или учащение приступов стенокардии, преходящую одышку, перебои в работе сердца или другие симптомы, которые, впрочем, не заставили больных обратиться к врачу. Такая ситуация чаще отмечается у пациентов старших возрастных групп, страдающих сахарным диабетом. В целом, малосимптомные формы инфаркта миокарда встречаются с частотой от 0,5 до 20%.
Типичной формой острого ИМ является ангинальная.
Выделение различных форм развития заболевания увеличивает вероятность постановки правильного диагноза и оказания адекватного лечения.
Своевременный и грамотный диагноз способен спасти жизнь пациенту. При немедленно начатом лечении есть шанс восстановить функциональную активность сердца даже при обширном поражении.
Внимание! При врачебном опросе очень важно описывать любые субъективные ощущения, даже самые незначительные. Также необходимо предоставить исчерпывающую информацию о своем здоровье в целом.
Основные методы диагностики – инструментальное обследование и лабораторные тесты.
Проводят:
ЭКГ – график с рабочими характеристиками сердечных структур помогает выявить основную зону инфаркта; определяет частоту и ритм сердцебиения, наличие тромбоэмболий, изменений сердечной мышцы и др;
эхокардиографию (УЗИ) – выявляет сбой сократимости сердечной мышцы и локализацию патологического очага;
сцинтиграфию миокарда (радиоизотопное исследование) – принцип работы метода в том, что радиоизотопное вещество накапливается в зоне повреждения;
коронарографию – определяет состояние сосудов сердца и наличие тромбов;
позитронно-эмиссионную томографию – для выявления участков мышечной ткани с нарушением кровообращения;
МРТ, КТ – для формирования общей картины структур сердца – размер, состояние камер, наличие гипертрофий, тромбов.
Лабораторные исследования включают общий и биохимический анализ крови, а также тесты с определением кардиоспецифических маркеров – ферментов, которые высвобождаются в кровь при повреждении тканей сердечной мышцы.

Кардиоспецифические тесты:
тропониновый тест – наиболее чувствителен при остром процессе, стандарт быстрого выявления некротических изменений в сердечной мышце. Чем выше концентрация, тем больше очаг некрозных изменений. Уровень фермента начинает повышаться через 3-4 часа после приступа и достигает пиковых значений через 48 часов;
миоглобиновый тест – миоглобин начинает повышаться через 2-3 часа и достигает максимума через 10 часов, его концентрация зависит от пола – у мужчин она при равном объеме поражений будет выше;
лактатдегидрогеназный тест – определяет уровень ЛДГ-1, который выбрасывается в кровь через 8 часов после приступа и достигает наибольших значений через 3 суток;
креатинфосфокиназный тест – выявляет МВ-фракцию креатинфосфатокиназы; ее значения повышаются через 4-8 часов, достигая максимума через сутки, но быстро опадают;
аспартатаминотрансферазный (АСТ) тест – наименее специфичный тест, так как АСТ в больших количествах содержится в других органах и тканях; применяют как дополнительный показатель острого состояния. при котором его уровень может повысится в 5-20 раз от нормы.
Общий и биохимический анализы крови выявляют:
увеличение уровня лейкоцитов;
повышение СОЭ;
«воспалительные» белки – С-белок, фибриноген, гамма-глобулин и др.
Для получения наилучшего результата, лечение инфаркта миокарда следует начинать как можно скорей.
При обнаружении симптомов прединфарктного состояния или свершившегося инфаркта, первое, что следует сделать – вызвать «скорую помощь»:
103 – телефон медслужбы;
112 – единый номер экстренных служб.
Эти номера действуют как для мобильных, так и для стационарных телефонов.
До прибытия кардиобригады:
отстраните пострадавшего от любой физической нагрузки;
уложите его в постель, слегка приподняв изголовье;
ослабьте стягивающую одежду – расстегните ворот блузки/рубашки, ремень, снимите узкую обувь;
постарайтесь успокоить человека – поговорите с ним, дайте выпить воды;
если нет негативной реакции на аспирин, дайте 1-2 таблетки, чтобы замедлить рост тромба;
обеспечьте доступ свежего воздуха в помещение – откройте окна, двери;
контролируйте АД и пульс, дожидаясь приезда «скорой»;
при потере сознания выполняйте сердечно-легочную реанимацию.
Важно! При высоком АД, если пострадавший принимает нитроглицерин, положите под язык таблетку. Если пациент не сталкивался с этим препаратом, а также при невысоких значениях АД, использование нитроглицерина может сильно снизить давление.
Учитывая тяжесть последствий инфаркта, намного перспективнее направить свои усилия на его предотвращение.

В список основных профилактических мер входят:
коррекция рациона питания – исключите жирные, жареные, копченые, соленые и сладкие блюда; отдавайте предпочтение растительным маслам с высоким содержанием ЛПВП (льняное, горчичное, кедровое), свежей рыбе и морепродуктам, свежим овощам, фруктам, ягодам, орехам и семенам, цельнозерновым крупам, мясу, птице и молочным продуктам с низким процентом жирности;
поддержание режима физической активности – занимайтесь кардиотренировками, фитнесом, плаванием; практикуйте вечерние прогулки или пробежки, старайтесь почаще бывать на свежем воздухе – это не только способствует сжиганию жиров, но и укрепляет сердечную мышцу, поддерживает сосуды в тонусе;
откажитесь от вредных привычек;
старайтесь избегать длительных стрессов и психологических перегрузок;
Периодически отслеживайте показатели липидограммы, уровень сахара, значения артериального давления.
На заметку! Диабет тесно связан с атеросклерозом – там, где имеется одна патология, незримо присутствует тень другой. Поэтому для тех, кто находится в зоне риска, следует утроить внимание за показателями крови. И, конечно же, не забывайте о профилактических осмотрах у специалиста.Алмазова Е. В., врач-кардиолог, заведующая пульмонологическим отделением, ГБУ РО «ОКБ им. Н.А. Семашко»