ГБУ РО «КБ им. Н.А. Семашко»
Пульмонологическое отделение
Врач Каракиян А.А.
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ.
Что такое острый коронарный синдром (ОКС)?
Острый коронарный синдром – это термин, которым обозначают любое состояние, обусловленное внезапным уменьшением кровоснабжения сердца. Проявлением острого коронарного синдрома может быть любое сдавливающее ощущение в груди, например, возникающее в покое или при незначительной физической активности (нестабильная стенокардия) или приводящее к развитию инфаркта миокарда. Первым признаком острого коронарного синдрома также может быть внезапная остановка сердца. Диагноз острого коронарного синдрома часто ставится в отделениях неотложной помощи или в стационаре. Острый коронарный синдром хорошо лечится, если его удается диагностировать достаточно быстро. Лечение острого коронарного синдрома (ОКС) может быть различным в зависимости от имеющихся симптомов, объективной картины и общего состояния здоровья.
Симптомы острого коронарного синдрома
Симптомы ОКС такие же, как и при остром инфаркте миокарда, и если при ОКС не будет быстро начато лечение, может развиться инфаркт миокарда. Очень важно относиться к появлению симптомов ОКС очень серьезно, поскольку это состояние является жизнеугрожающим. Немедленно позвоните по вашему местному телефону вызова скорой медицинской помощи, если у вас появились эти симптомы и вы думаете, что у вас может быть сердечный приступ:
Боль в груди (стенокардия), которая напоминает жжение, давление или тяжесть
Боль в любых других частях тела, например, в левом плече или челюсти (отраженная боль)
Тошнота
Рвота
Нехватка воздуха (одышка)
Внезапная сильная потливость
Симптомы ОКС могут различаться в зависимости от пола, возраста и наличия сопутствующих заболеваний, в частности, сахарного диабета.
Некоторые дополнительные симптомы ОКС могут включать:
Боль в животе
Боль, похожую на изжогу
Холодные и влажные кожные покровы
Головокружение или обмороки
Необычную или необъяснимую слабость
Ощущение беспокойства или тревоги
Когда следует обратиться к врачу?
Если у вас боли в груди, и вы считаете, что имеет место экстренная ситуация, немедленно наберите ваш местный телефон вызова скорой и неотложной помощи. Если это возможно, вызовите скорую помощь, а не поезжайте в больницу на машине. Возможно, у вас сердечный приступ.
Если у вас периодически возникают боли в груди, поговорите со своим врачом. Это может быть стенокардией, и врач поможет вам выбрать оптимальное лечение. Стабильная стенокардия возникает в предсказуемых ситуациях. Например, вы можете испытывать боль в груди при беге, которая проходит в покое.
При нестабильной стенокардии боль в груди непредсказуема и часто возникает в покое. Она также может быть более интенсивной, чем при стабильной стенокардии.
Причины возникновения острого коронарного синдрома
ОКС наиболее часто является осложнением атеросклеротической бляшки, сформировавшейся в артериях, которые кровоснабжают сердце (коронарный атеросклероз). Такие бляшки, в состав которых входят жироподобные вещества, являются причиной того, что артерии становятся уже и крови труднее течь через суженное место.
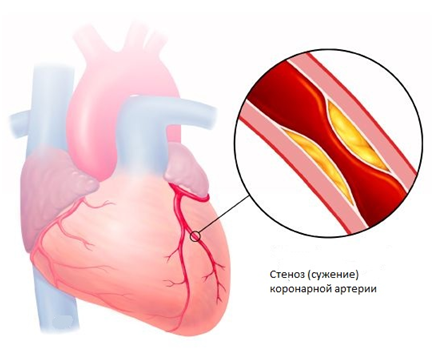
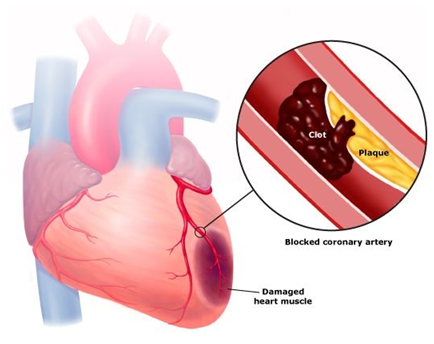
В конечном итоге формирование этих отложений приводит к тому, что сердце не может прокачивать достаточное количество богатой кислородом крови к одной из своих частей, следствием чего являются боли в груди (стенокардия) или инфаркт миокарда. В большинстве случаев ОКС развивается, когда поверхность одной из бляшек в артериях сердца разрывается, и в этом месте начинает образовываться тромб. Эта комбинация образования бляшки и тромба приводит к драматическому снижению количества крови, которое поступает к сердечной мышце. Если кровоток уменьшается в очень значительной степени или прекращается полностью, развивается инфаркт миокарда.
Факторы риска развития острого коронарного синдрома
Факторы риска ОКС аналогичны таковым для других вариантов ишемической болезни сердца. Эти факторы включают:
Принадлежность к старшим возрастным группам (старше 45 лет для мужчин и старше 55 лет для женщин)
Высокое артериальное давление
Высокий уровень холестерина в крови
Курение сигарет
Недостаток физической активности
Боли в груди, болезни сердца или инсульты у близких родственников. Для женщин также перенесенные во время беременности повышение артериального давления, преэклампсия или сахарный диабет.
Перед обращением к врачу:
Острый коронарный синдром часто диагностируется в неотложных ситуациях, и в этих случаях врач проведет несколько анализов и исследований, чтобы найти причину ваших симптомов.
Если у вас регулярно бывают боли или давящие ощущения в груди, расскажите об этом врачу. Вероятно, ваш врач назначит ряд обследований, чтобы найти причину этих ощущений. В их число, вероятно, будут входить анализы крови для определения уровней холестерина и сахара в крови. Если вам будут назначены эти анализы, вам надо будет перед этим воздерживаться от приема пищи, чтобы получить более точные результаты. Врач скажет вам, нужно ли воздерживаться от еды перед сдачей анализов в вашем случае, и как долго.
Врачу также могут потребоваться визуализирующие исследования для оценки состояния сердца и поиска сужений в кровоснабжающих его артериях.
Диагностика острого коронарного синдрома
Если ваши симптомы позволяют заподозрить у вас ОКС, врач проведет несколько исследований, которые позволят выяснить, связаны ли ваши симптомы с сердцем или другими причинами дискомфорта в груди. Если врач считает, что у вас имеет место сердечный приступ, первыми двумя исследованиями, которые будут выполнены, будут:
- Электрокардиограмма (ЭКГ). Это первое исследование, которое выполняется с целью диагностики сердечного приступа. Чтобы сэкономить время, часто оно выполняется, пока вам задают вопросы об имеющихся симптомах. Это исследование представляет собой запись электрической активности сердца посредством электродов, которые прикрепляются к коже. Электрические импульсы записываются в виде «зубцов», которые отображаются на мониторе или распечатываются на бумаге. Поскольку поврежденная сердечная мышца не может нормально проводить электрические импульсы, ЭКГ может показать, что у вас случился (или развивается в настоящий момент) инфаркт миокарда.
- Анализы крови. Когда сердце повреждается при развитии инфаркта миокарда определенные содержащиеся в его клетках ферменты начинают медленно просачиваться в кровь. Персонал отделения неотложной помощи возьмет у вас анализ крови, чтобы определить, не повышен ли в ней уровень этих ферментов.
На основании результатов этих анализов врач определит серьезность вашего состояния. Если анализы крови не покажут признаков инфаркта миокарда, а ваши болевые ощущения в груди уже пройдут, вам, скорее всего, проведут исследования, которые направлены на проверку состояния кровотока в сосудах сердца. Если же обследование покажет, что у вас произошел инфаркт миокарда или высок риск его развития, вас госпитализируют. Затем вам, возможно, будут выполнены более инвазивные исследования, такие как коронароангиография.
Врач также может назначить вам дополнительные обследования, целью которых может или быть уточнение степени повреждения сердца, или поиск альтернативных причин для ваших симптомов:
- Эхокардиография. Если врач решит, что у вас не было инфаркта миокарда, и что ваш риск развития инфаркта миокарда низок, то, прежде чем отпустить вас домой, вам вероятно проведут эхокардиографию. При этом исследовании с помощью звуковых волн получают изображение вашего сердца. Во время эхокардиографии звуковые волны посылаются к вашему сердцу с помощью датчика (это устройство, которое прижимают к определенным точкам на вашей груди). Звуковые волны достигают сердца и возвращаются обратно к датчику, после чего компьютер обрабатывает эти сигналы, так что в итоге получаются видеоизображения. Эхокардиография позволяет в случае инфаркта миокарда увидеть поврежденную часть сердца, которая не может нормально сокращаться.
- Рентгенография органов грудной клетки. Рентгеновский снимок грудной клетки позволит врачу оценить размеры и форму сердца и основных кровеносных сосудов.
- Компьютерная томографическая (КТ) ангиография. КТ ангиография позволяет врачу проверить состояние артерий и посмотреть, нет ли в них сужений или участков закупорки. Это минимально инвазивное исследование. Вас попросят переодеться в больничную рубашку и лечь на стол, который является частью компьютерного томографа. Вам сделают инъекцию рентгеноконтрастного препарата, и имеющий форму бублика КТ-сканер, который вращается вокруг стола, сделает снимки, из которых компьютер реконструирует изображение артерий вашего сердца. Ваш доктор сможет посмотреть эти изображения с экрана компьютера. Это исследование обычно выполняется в тех случаях, если анализы крови и электрокардиограмма не выявили причины ваших симптомов.
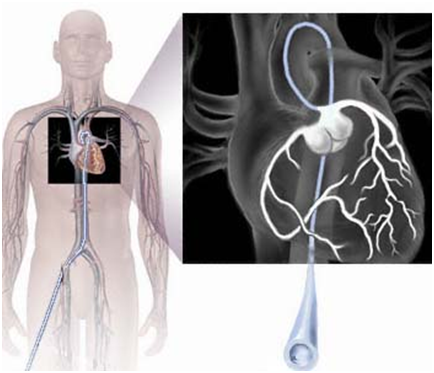
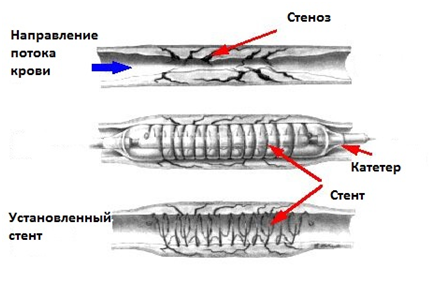
- Коронароангиография (катетеризация сердца). Это исследование может показать наличие сужений или участков закупорки в ваших коронарных артериях. При этом жидкое контрастное вещество вводится в артерии сердца с помощью длинной тонкой трубки (катетера), который проводится через прокол артерии (обычно ноги или руки) к артериям сердца. По мере того, как контраст заполняет ваши артерии, их становится видно с помощью рентгена, при этом проявляются и зоны сужений. Кроме того, когда катетер установлен, врач может устранить сужение, выполнив ангиопластику. При ангиопластике используются крошечные баллончики, которые вводятся в коронарную артерию и раздуваются, расширяя суженный или заблокированный участок. Часто в артерию также устанавливается сетчатый трубчатый каркас (стент), чтобы предотвратить ее повторное сужение в будущем.
- Нагрузочные пробы. Через несколько дней или недель после появления у вас симптомов вам также может быть проведена нагрузочная проба. Нагрузочные пробы предназначены для оценки реакции сердца и кровеносных сосудов на физическую нагрузку. Вас могут попросить идти по беговой дорожке или крутить педали велоэргометра, при этом у вас будут прикреплены электроды для съемки ЭКГ. Или вам могут внутривенно ввести препарат, который заставляет ваше сердце биться в таком же режиме, как и когда вы выполняете физическую нагрузку. Нагрузочные пробы помогают врачам выбрать оптимальное лечение в долгосрочной перспективе. Врач может также назначить вам нагрузочную пробу с использованием сцинтиграфии, когда для получения подробных изображений сердца при нагрузке вводится радиоактивное вещество.
Лечение ОКС
Лечение острого коронарного синдрома может быть различным в зависимости от имеющихся симптомов и степени поражения ваших артерий.
Лекарственные препараты
Вероятно, ваш доктор назначит вам препараты, которые могут снимать боли в груди и улучшать кровоток в сердце. В их число могут входить:
- Аспирин. Аспирин уменьшает тромбообразование, способствуя току крови через суженные артерии сердца. Одно из первых действий, которое сделают с вами специалисты неотложной помощи при подозрении на ОКС, это дадут вам аспирин. Вас могут попросить разжевать аспирин, чтобы он быстрее всосался в кровоток. Если ваш врач приходит к выводу, что ваши симптомы обусловлены ОКС, он или она может рекомендовать вам принимать аспирин ежедневно, в дозе 81 миллиграмм.
- Тромболитики. Эти препараты помогают растворить кровяной сгусток (тромб), который блокирует кровоток в вашем сердце. Если у вас развивается инфаркт миокарда, чем раньше вы получите тромболитический препарат после его начала, тем больше шансы, что в останетесь в живых, и тем меньше будет повреждено ваше сердце. Однако, если вы находитесь недалеко от больницы с рентгенохирургической операционной, скорее всего, вместо введения тромболитиков вам будет проведена экстренная ангиопластика и стентирование. Тромболитики обычно используются в тех случаях, когда дорога до рентгеноперационной займет слишком много времени, например, в сельской местности.
- Нитроглицерин. Этот препарат для лечения болей в груди временно расширяет суженные кровеносные сосуды, улучшая кровоток в сердце и облегчая отток крови от сердца.
- Бета-блокаторы. Эти препараты помогают расслаблять сердечную мышцу, замедляют сердцебиение и снижают артериальное давление, снижая, таким образом, нагрузку на сердце. Эти препараты могут увеличивать кровоток в сердце, уменьшая боль в груди и потенциальное повреждение сердца во время инфаркта миокарда.
- Ингибиторы ангиотензинпревращающего фермента (иАПФ) и блокаторы ангиотензиновых рецепторов (БРА). Эти препараты облегчают работу сердца по нагнетанию крови в аорту. Ваш доктор может назначить вам ингибиторы АПФ или БРА, если у вас произошел умеренно тяжелый или тяжелый инфаркт миокарда, который снизил насосную функцию вашего сердца. Эти препараты также снижают артериальное давление и могут предотвратить развитие повторного инфаркта миокарда.
- Блокаторы кальциевых каналов. Эти препараты способствуют расслаблению сердечной мышцы, улучшают приток крови к сердцу и облегчают ее отток от сердца. Блокаторы кальциевых каналов обычно назначаются в тех случаях, когда после приема нитроглицерина и бета-блокаторов симптомы все еще сохраняются.
- Препараты, которые снижают холестерин. Наиболее часто используемые препараты, которые известны под общим названием статины, уменьшают уровень холестерина в крови, снижая вероятность формирования бляшек в артериях, а также могут стабилизировать бляшку, делая ее разрыв менее вероятным.
- Препараты, которые предотвращают свертывание крови. Такие лекарства, как клопидогрел (Плавикс) и прасугрел (Эффиент) могут предотвращать формирование кровяных сгустков-тромбов за счет уменьшения способности тромбоцитов прилипать друг к другу. Тем не менее, клопидогрел увеличивает риск кровотечений, так что обязательно сообщайте о том, что вы его принимаете, всем занимающимся с вами медицинским работникам, особенно если вам будет необходимо любое хирургическое вмешательство.
Операции и другие процедуры.
Если лекарств будет недостаточно для восстановления кровотока в вашем сердце, врач может порекомендовать вам проведение одной из следующих процедур:
- Ангиопластика и стентирование. При этой процедуре доктор вводит длинную тонкую трубку (катетер) в полностью перекрытый или суженный участок артерии. По катетеру в суженное место вводится проводник со сдутым баллоном. Затем баллон раздувается, сдавливая все отложения в стенке артерии. Обычно в артерии оставляют сетчатый каркас (стент), который помогает ей оставаться открытой в будущем.
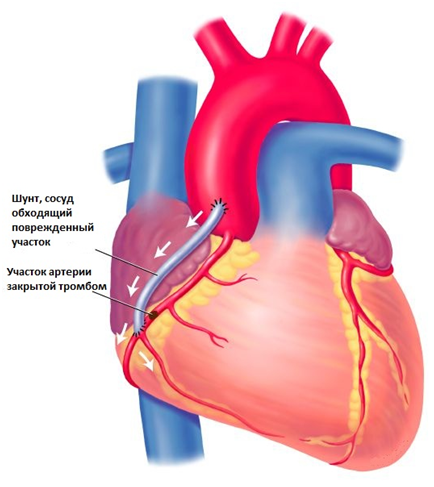
- Аорто-коронарное шунтирование. При этой процедуре создается альтернативный маршрут для кровотока в обход пораженной коронарной артерии.
Образ жизни после ОКС
Чтобы предотвратить развитие острого коронарного синдрома или облегчить имеющиеся у вас симптомы, вы можете сделать следующее:
- Не курить. Если вы курите, откажитесь от этой привычки – это улучшит здоровье вашего сердца. Если необходимость бросить курить вызывает у вас затруднения, поговорите с врачом. Важно также избегать пассивного курения.
- Придерживаться здорового рациона питания. Слишком большое содержание насыщенных жиров и холестерина в вашем рационе может приводит к сужению артерий вашего сердца. Следуете советам вашего врача и диетолога, которые посоветуют вам полезную для сердца диету, которая будет включать большое число продуктов из цельных злаков, нежирное мясо, нежирное молоко, а также овощи и фрукты. Также необходимо ограничить содержание в рационе насыщенных жиров и транс-изомеров жирных кислот и соль.
- Быть активным(ой). Физическая активность и регулярные упражнения могут снизить ваш риск острого коронарного синдрома за счет того, что помогут достижению и поддержанию здоровой массы тела, контролю сахарного диабета, повышенных уровней холестерина и артериального давления. Упражнения не должны быть интенсивными. Например, ваше здоровье улучшиться, даже если вы будете просто ходить в течение 30 минут в день в течение 5 дней в неделю. Более того, эти 30 минут можно даже разделить на три 10-минутных периода активности. Физическая активность не обязательно означает, что вы должны купить себе домой беговую дорожку или записаться в спортивный зал. Такие виды активности, как работа в саду, танцы и уборка также могут уменьшить ваш риск болезней сердца. Если активность провоцирует боли в груди, снизьте темп или отдохните. Если это новая для вас боль, дайте о ней знать своему доктору.
- Проверьте ваш уровень холестерина. Регулярно проверяйте свой уровень холестерина в крови (для этого надо сдать анализ крови). Если уровни холестерина будут слишком высокими, ваш доктор изменит рекомендации по диете и принимаемым препаратам, чтобы снизить эти цифры и обеспечить защиту здоровья вашей сердечно-сосудистой системы. Рекомендуется поддерживать уровни общего холестерина в пределах менее 200 миллиграмм на децилитр (мг/дл), холестерина липопротеинов высокой плотности (ЛВП или «хороший холестерин») – выше 40 мг/дл у мужчин и выше 50 мг/дл у женщин. Рекомендуемые уровни холестерина липопротеинов низкой плотности (ЛНП или «плохой холестерин») будут зависеть от вашего индивидуального риска болезней сердца. Если риск болезней сердца низок, холестерин ЛНП должен быть менее 130 мг/дл. У людей с умеренным риском болезней сердца рекомендуется уровень менее 100 мг/дл. У лиц с высоким риском болезней сердца, в том числе и у тех людей, которые уже перенесли инфаркт миокарда, рекомендуется поддерживать уровни ЛНП ниже 70 мг/дл.
- Контролируйте свое артериальное давление. Проверяйте свой уровень артериального давления не реже, чем каждые два года. Если у вас повышено артериальное давление или имеется заболевание сердца, ваш врач может рекомендовать вам и более частые проверки. Нормальный уровень артериального давления – это ниже, чем 120/80 миллиметров ртутного столба.
- Поддерживайте массу тела в здоровых пределах. Избыточный вес создает дополнительную нагрузку на сердце и может способствовать высокому уровню холестерина, высокого артериального давления и сахарного диабета. Снижение веса может снижать риск развития ОКС.
- Учитесь управлять стрессом. Чтобы снизить риск сердечного приступа, необходимо уменьшить стресс в повседневной жизни. Пересмотрите свое отношение к работе, если вы трудоголик, и найдите здоровые способы справляться со стрессовыми событиями в вашей жизни или свести к минимуму их влияние. Эмоциональный стресс может активизировать воспалительные процессы в артериях сердца и повысить вероятность разрыва бляшки.
- Потребляйте алкоголь умеренно. Привычка выпивать больше чем одну-две стандартных порции алкогольных напитков в день приводит к повышению артериального давления, так что при необходимости сократите свое потребление алкоголя. Если вы делаете выбор в пользу потребления алкоголя, пейте умеренно. У здоровых взрослых это означает необходимость ограничиваться одной стандартной порцией в сутки для женщин и у мужчин в возрасте старше 65 лет, и двумя стандартными порциями у мужчин в возрасте 65 лет и младше. Одна стандартная порция эквивалентна 360 миллилитрам (мл) пива, 120 мл вина или 45 мл 80% крепких напитков.
Профилактика острого коронарного синдрома
Те же самые меры по коррекции образа жизни, которые могут помочь уменьшить обусловленные ОКС симптомы, также могут помочь предотвратить его развитие. Придерживайтесь здоровой диеты, занимайтесь физическими упражнениями в течение не менее чем 30 минут ежедневно, регулярно посещайте врача с целью контроля уровня артериального давления и холестерина и не курите.